یک معضل و صد پیامد / کمبود پزشک محدود به حوزه درمان نیست

به گزارش گروه اجتماعی خبرگزاری دانشجو _ فاطمه قدیری؛ «پزشک متخصص ۳۵ میلیون تومان از اقوام ما دریافت کرد تا فقط نوبت عمل بدهد»، «شب را جلوی در خوابیدم، چون مجبورم از صبح خیلی زود نوبت بگیرم»، «با وجود اینکه دستگاه سونوگرافی دربیمارستانهای مرکز استان اردبیل وجود دارد، ولی متخصص سونوگرافی حضورندارد و بیمار باید تا صبح به خود بپیچد تا صبح متخصص به بیمارستان بیاید»، «مدرسه ۴۰ میلیون از ما پول گرفت و گفت احتمال قبولی دخترم در رشته پزشکی ۱۰۰ درصد است»، «بیشتر از ۱۲ ساعت در صف عمل بودیم، در آخر هم گاز استریل در بدن بیمارمان جا ماند» این چند نقل قول و دهها مثال دیگر از این قبیل نشان دهندهی مشکلات کوچک، ولی متعدد است که بررسی آنها نشان از معضلی بزرگ در نظام سلامت میدهد.
فشار کاری کادر درمان
در دوران پاندمی فشار روی پزشکان بیش از پیش به چشم آمد و به ما نشان داد ما به دلیل کمبود پزشک برای مقابله با بحران آماده نیستیم. ایضا کمبود پزشک در مناطق مختلف، خصوصا مناطق محروم، باعث میشود پزشکان تعداد مراجعان بسیار زیادی داشته باشند. این مساله باعث میشود پزشک مجبور باشد تا ۶۰ بیمار در روز ویزیت کند و باعث تحمیل فشار کاری فراتر از توان به پزشکان میشود که حاصل آن فرسودگی همین تعداد پزشک محدود در این مناطق است.
تاخیر در شروع درمان
یکی دیگر از آسیبهای کمبود پزشک آن است که بهدلیل تعداد بالای مراجعت به پزشکان، نوبتدهی پزشک متخصص برای چند ماه آینده است. همین امر باعث میشود بیمار نتواند در بازه زمانی درست متوجه بیماری خود شده و نسبت به درمان اقدام کند. از همین رو زمان طلایی درمان را از دست میدهد.
افزایش خطاهای پزشکی
خطاهای پزشکی در همه دنیا اتفاق میافتد و هر چه جمعیت افزایش پیدا کند خطاهای پزشکی نیز به نسبت بیشتر میشود. بیمارانی که برای درمان درد خود به پزشک مراجعه میکنند؛ اما سهوا دردی به دردهایشان اضافه میشود. همچنین تحمیل بیش از حد فشار کاری بر پزشکان و خستگی دائمی آنها احتمال وقوع خطاهای پزشکی را بالا میبرد که این مساله نیز میتواند جان بیماران را بیشتر به خطر بیندازد.
کاهش کیفیت ارائه خدمات
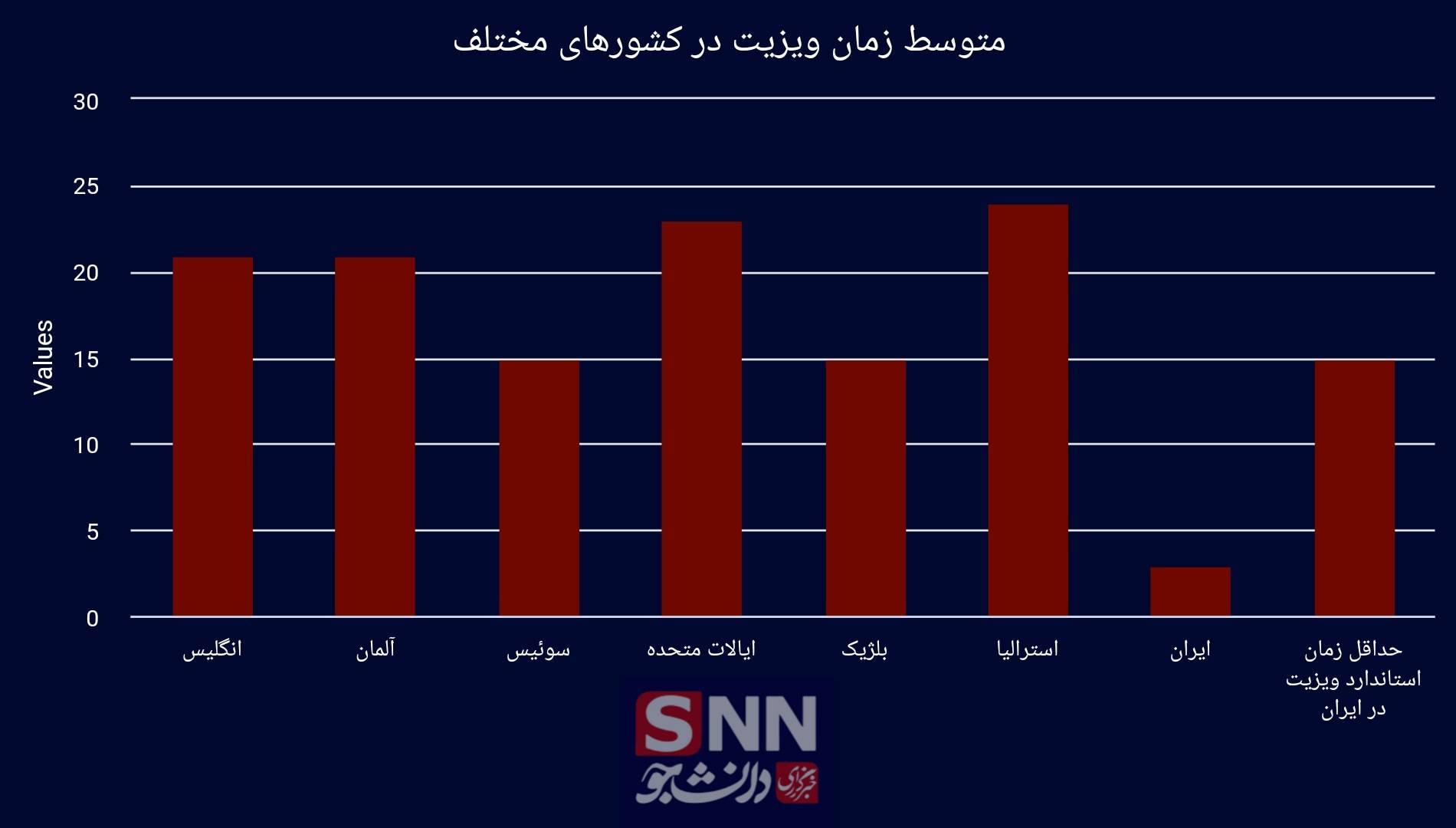
میانگین زمان ویزیت در کشورهای مختلف تفاوت چشمگیری با کشورمان دارد که در نمودار زیر نیز مشهود است. با وجود آنکه طبق قانون در کشورمان حداقل زمان ویزیت برای پزشک عمومی، متخصص و فوقتخصص به ترتیب ۱۵، ۲۰، ۲۵ دقیقه است، اما در واقعیت بهدلیل کمبود پزشک و حجم کاری زیاد پزشکان و تعداد زیاد مراجعان، میانگین زمان ویزیت پزشک در کشور ایران به زیر ۵ دقیقه رسیده است. کم بودن زمان ویزیت پیامدهای ناگواری در پی خواهد داشت؛ که به عدم تشخیص بیماری یا تشخیص اشتباه بیماری، عدم اطلاع از تاریخچه پزشکی بیمار، تجویز اشتباه و اختلالات دارویی میتوان اشاره کرد.
سفر درمانی و شیوع بیماری
اگر از کنار بیمارستانهای بزرگ شهرهایی مثل تهران گذر کرده باشید، قطعا همراهان بیمار را مشاهده کردهاید که در ماشین یا چادر گذران شب و روز میکنند و مجبور به خیابانخوابی کنار بیمارستانها شدهاند. مسالهای که در عدم دسترسی مناسب به پزشک و کمبود پزشک ریشه دارد و آنان را مجبور به سفر به شهرها با فاصله چند صد کیلومتر و بعضا در استانهای مرزی به کشورهای دیگر میکند.
کنکور
یکی از مهمترین مراحل زندگی نوجوانان و جوانان، کنکور است. آزمونی سه-چهار ساعته که سرنوشت تعداد زیادی از آن هار را تعیین میکند. سالیانه بیش از ۶۰۰ هزار نفر در کنکور رشته تجربی با آرزوی قبولی در رشته پزشکی شرکت میکنند. اما شرایط بهگونهای است که کمتر از یک درصد داوطلبان به مراد خود میرسند و این رقابت را بین دانشآموزان بسیار سخت میکند. عدم قبولی در رشته مطلوب، آسیبهای فراوانی را برای دانشآموزان بههمراه دارد.
بااینحال هرساله چندصد هزار نفر از داوطلبان به انتظار کنکور سال بعد، پشت کنکور میمانند. همچنین عدم قبولی در کنکور سراسری پیامدهای بسیار ناگواری برای جوانان کشور دارد؛ ازجمله سرخوردگی دانشآموزان، اتلاف عمر یکساله خود در انتظار کنکور سال بعد، ورود دیرتر به بازار کار و سرمایه و تاخیر در تشکیل زندگی و رخداد بحرانهای جمعیتی تابعه.
همچنین نباید فراموش کرد که یکی از اصلی ترین دلایل تجاری شدن کنکور به دلیل تمایل بسیار زیاد والدین و دانش آموزان به رشته های علوم پزشکی است. تمایلی که موجب می شود برای برنده شدن در جنگ قبولی پزشکی از هیچ کاری فروگذار نکنند.
پذیرش محدود دانشگاهها
ظرفیت پذیرش دانشجوی پزشکی مهمترین عامل در تعیین سرانه در درازمدت است. بهرغم سرانه بسیار پایین پزشک در ایران در مقایسه با کشورهایی همچون استرالیا، فرانسه، آلمان و انگلستان هماکنون سرانه پذیرش دانشجوی پزشکی در ایران هم در مقایسه با این کشورها پایینتر است. جالب آنکه پذیرش رشته پزشکی از سال ۷۳ تا ۸۳ با توجیه اشباع بودن جامعه از پزشک روند کاهشی داشته است. ظرفیت پزشکی نیز طی پنج سال اخیر تقریبا ثابت مانده است. همانطور که اشاره شد، متوسط سرانه پزشک در کشورهای پیشرو حدود ۳۰ پزشک به ازای هر ۱۰ هزار نفر است. با ادامه روند فعلی پذیرش دانشجویان پزشکی (۶۵۰۰ نفر در سال)، رسیدن به وضعیت مطلوب بیش از ۳۰ سال به طول میانجامد. ضمن اینکه در دهههای آینده جمعیت سالخورده کشور و به تبع آن نیاز به خدمات درمانی افزایش قابلتوجهی خواهد داشت. قریببهاتفاق داوطلبان گروه تجربی به امید رسیدن به ردای پزشکی دست به انتخاب این گروه میزنند، حال آنکه بنابر اعلام مسئولان، تنها حدود یک درصد از آنان به هدف خود میرسند؛ لذا نیاز است بازنگری جدی و اساسی در پذیرش رشته پزشکی در دانشگاهها داشته باشیم.
پذیرش دانشجوی پزشکی
روند پذیرش دانشگاهها از کنکور سراسری در رشته پزشکی فراز و نشیب بسیاری از سالهای بعد انقلاب داشته است. در سالهای ابتدایی با توجه به خروج پزشکان هندی از کشور و تشدید نیاز کشور به پزشک، ظرفیت پذیرش دانشجوی پزشکی در سالهای ابتدایی دهه ۶۰ افزایش یافت. اما پس از مدتی و با روی کار آمدن دولت سازندگی، روند نزولی پذیرش دانشجوی پزشکی آغاز شد. بهطوریکه در سالهای ۸۴-۸۰ که دکتر پزشکیان متولی وزارت بهداشت بود، این میزان به حداقل رسید. اگر ظرفیت دانشگاهها در آن سالها آنقدر کم نبود، امروز شاهد تعداد بسیار بیشتری از پزشکان جوان ۴۰-۳۵ ساله در کشور بودیم. نکته دیگر آنکه علیرغم توسعه گسترده زیرساختهای نظام سلامت پذیرش سالهای اخیر تفاوت چندانی با ۳۰ سال پیش ندارد. بهطوریکه سال ۶۷ با ۲۷ دانشکده پزشکی و ۸۲ هزار تخت بیمارستانی، ۴۶۴۰ دانشجوی پزشکی پذیرش داشتیم و سال ۹۰ نیز با ۵۰ دانشکده پزشکی و ۱۳۰ هزار تخت بیمارستانی، ۴۶۳۸ نفر پذیرش دانشگاهها در رشته پزشکی بوده است. بهعبارت دیگر با دوبرابر شدن امکانات و زیرساختها ظرفیت آموزش پزشک کشور ثابت مانده است.
افزایش پذیرش دانشجویان تعهدی
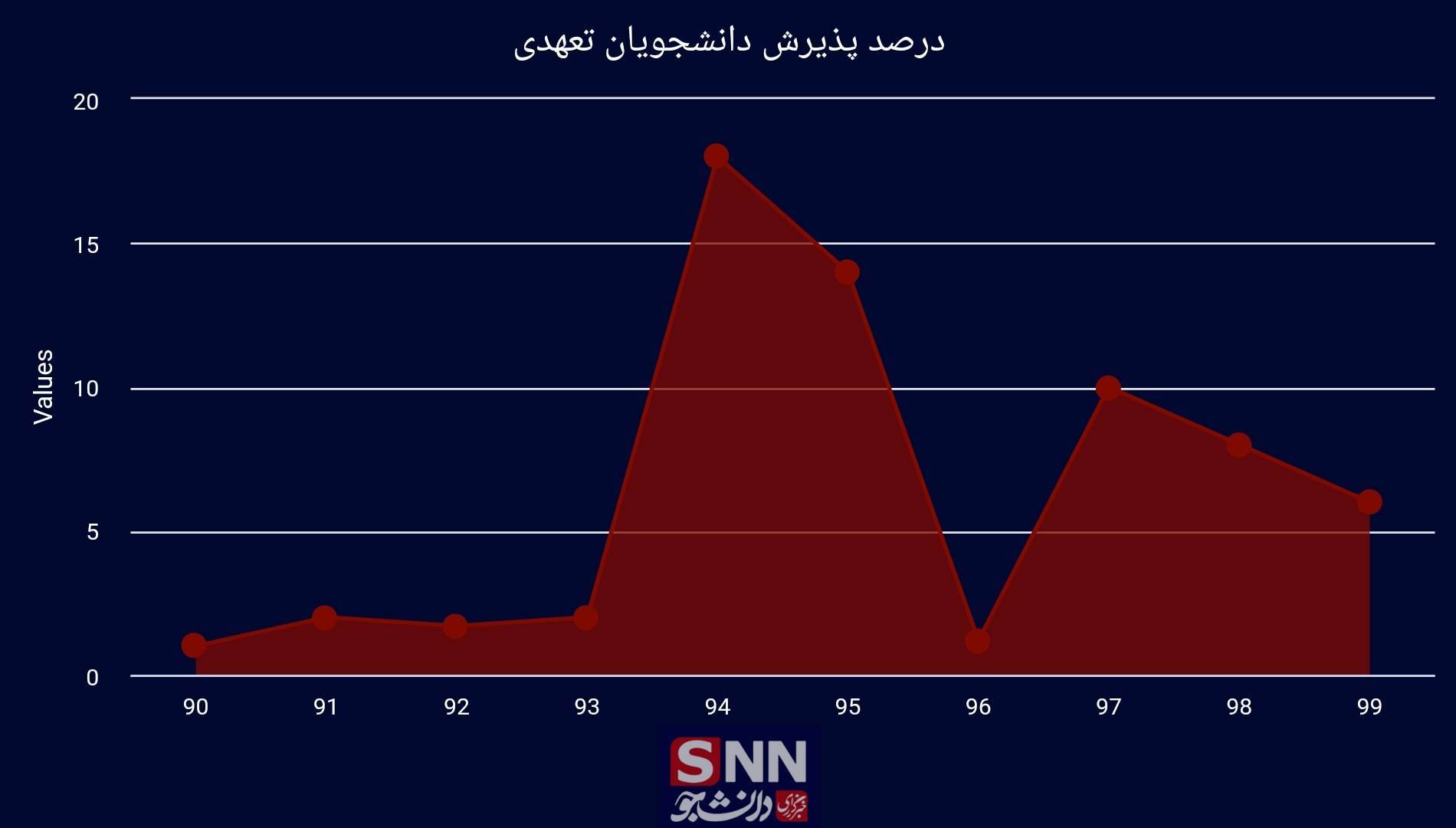
دانشجویان تعهدی دانشجویانی هستند که در ابتدای پذیرش خود در دانشگاه، متعهد میشوند سهبرابر طول تحصیل خود را در مناطق محروم مشغول خدمترسانی به مردم آن مناطق شوند. طبق قانون (قانون اصلاح بند (۳) ماده واحده قانون برقراری عدالت آموزشی در پذیرش دانشجو در دوره تحصیلات تکمیلی و تخصصی) وزارت بهداشت ۳۰ درصد ورودیهای رشتههای پزشکی عمومی، دستیاری تخصصی پزشکی را از طریق این دانشجویان پذیرش کند. قانونی که هیچگاه اجرایی نشد. با نگاهی گذرا به روند پذیرش دانشجویان پزشکی کنکورهای سراسری سالهای اخیر میتوان دریافت که این میزان هیچگاه به ۳۰ درصد نرسید و در بهترین حالت خود به ۱۸ درصد در سال ۹۴ رسید.
اجرایی شدن این قانون بهطور مستقیم در رفع محرومیت مناطق محروم در حوزه بهداشت و درمان اثر خواهد داشت؛ چراکه استقرار تماموقت پزشک در این مناطق به مدت حداقل ۲۱ سال، از نتایج این قانون خواهد بود.
افزایش ظرفیت پذیرش دانشگاه آزاد
دیگر نهادی که میتواند بهعنوان یک نهاد غیردولتی در حل مساله کمبود پزشک در کشور تاثیر بسزایی داشته باشد، دانشگاه آزاد اسلامی است. با توجه به ظرفیت و پتانسیلی که دانشگاه آزاد در سراسر کشور دارد، میتواند با افزایش ظرفیت پذیرش خود در رشته پزشکی و البته پذیرش دانشجو در مقطع دستیاری، به بالابردن تعداد پزشک در کشور کمک کند.
افزایش دانشجویان بورسیه
یکی از روشهایی که میتواند به تامین پزشک در مناطق محروم بینجامد، پذیرش دانشجوی بورسیه توسط نهادهایی است که محرومیتزدایی در کشور را برعهده دارند؛ افزایش ظرفیت دانشجویان بورسیه که موظفاند پس از تحصیل در مناطق کمبرخوردار به رفع محرومیت در این حوزه فعالیتی خود بپردازند. با نگاهی گذرا در پیکربندی ظرفیت پذیرش دانشجویان پزشکی در سالهای اخیر متوجه میشویم که این میزان بسیار کمتر از توانایی این نهادها بوده و بسیارند نهادهایی که محرومیتزدایی دارند، لکن در این زمینه ورودی نداشتهاند.
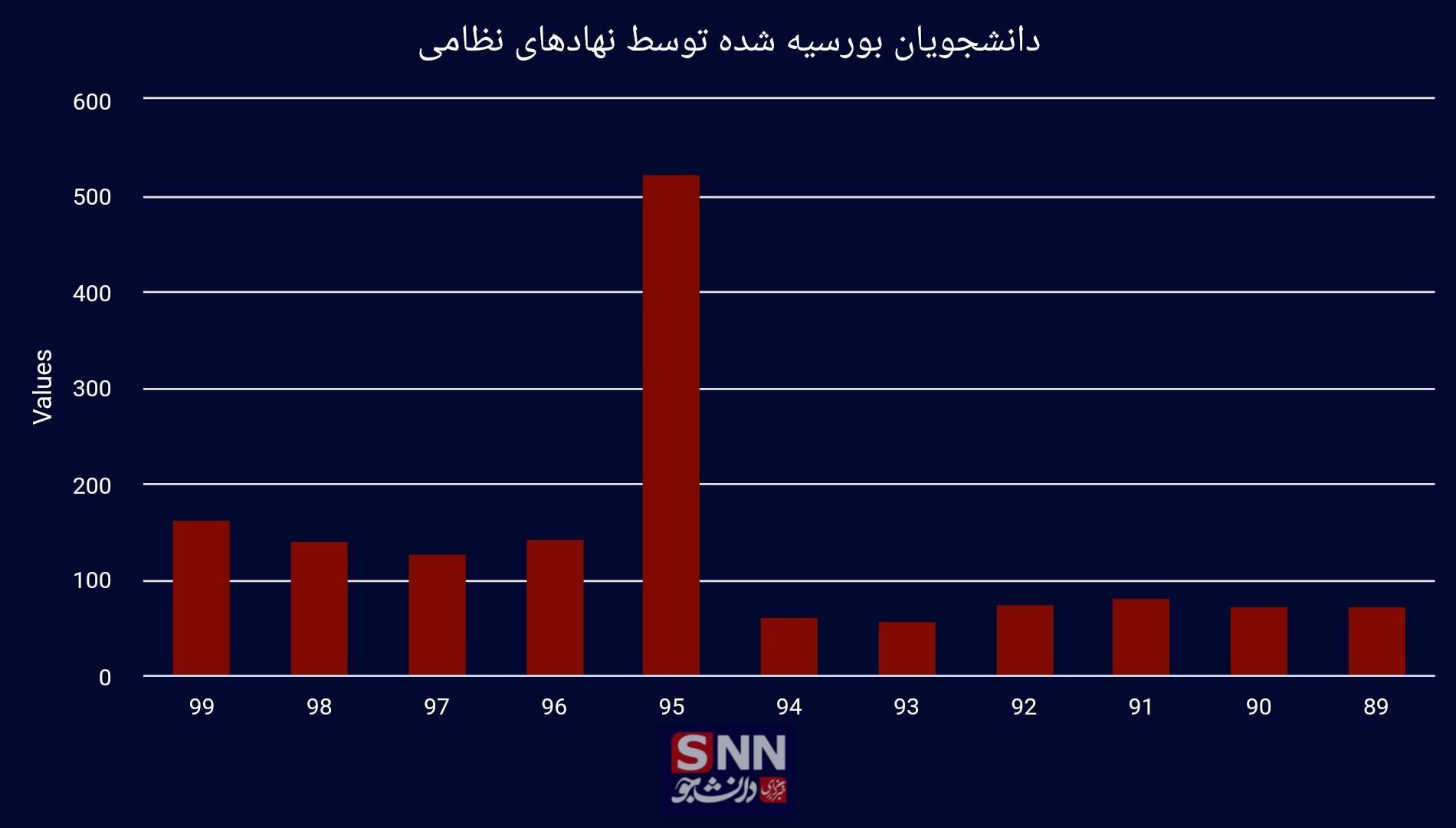
در این زمینه نهادهایی، چون بنیاد مستضعفان، ستاد اجرایی فرمان امام (ره) و سپاه پاسداران انقلاب اسلامی میتوانند بهخوبی نقش ایفا کرده و راهگشای این مسیر باشند. کمااینکه در سال ۹۵ سپاه پاسداران در این حوزه ورود کرد و نتایج آن بهزودی مشهود خواهد بود.
کمبود پزشک نداریم!
همانطور که در قسمتهای قبلی هم اشاره شد، سرانه تعداد پزشک در کشور هنوز با کف موردقبول ۳۰ پزشک به ازای ۱۰هزار نفر جمعیت فاصله زیادی دارد؛ و تعداد ۹۸ هزار پزشک برای جمعیت ۸۵ میلیونی ایران ناکافی است. اظهارات نمایندگان مختلف نیز از عدم دسترسی مردم مناطق مختلف کشور به پزشک حکایت دارد.
تعارض منافع در تعیین ظرفیت رشتههای پزشکی
هماکنون نزدیک به ۵۰ درصد شرکتکنندگان کنکور سراسری (۵۵۰ هزار نفر) از گروه آزمایشی علوم تجربی و متقاضی تحصیل در این رشتهها هستند. از این تعداد درمجموع تنها ۹ هزار نفر (کمتر از ۱.۵ درصد) موفق به قبولی در رشتههای پزشکی، دندانپزشکی و داروسازی میشوند. تعیین ظرفیت دانشگاههای علوم پزشکی، به پیشنهاد وزارت بهداشت و تأیید شورایعالی انقلاب فرهنگی صورت میگرفت. در سال ۱۳۷۷ دولت وقت با توجیه رسیدن سرانه نیروهای پزشکی به استانداردهای بینالمللی و حد مطلوب، لایحه واگذاری اختیار تعیین ظرفیت رشتههای پزشکی را تقدیم مجلس کرد. این لایحه در مجلس به تصویب رسید، اما شورای نگهبان بهدلیل مغایرت با قانون اساسی این قانون را رد کرد. در سال ۱۳۹۴، اما شورایعالی انقلاب فرهنگی با تصویب «سیاستها و ضوابط آمایش آموزش عالی در عرصه سلامت در جمهوری اسلامی ایران» تعیین ظرفیت رشتههای پزشکی را بهطور کامل به دانشگاههای علوم پزشکی و وزارت بهداشت واگذار کرد.
پزشکان گمشده
سازمان نظام پزشکی کشور، سرانه پزشک را نزدیک به ۱۶ اعلام میکند، درصورتیکه همانطور که گفته شد، حدود ۱۱ است؛ اختلاف فوق ناشی از عدم تفکیک پزشکان فعال و غیرفعال است. بهطور مثال ۱۴۰۰۰ پزشک در فعالیتهای ستادی و مدیریتی مشغول فعالیت هستند و توان ارائه خدمات پزشکی را بهطور تماموقت ندارند.
راهکارهای معضل کمبود پزشک
همانطور که اشاره شد، تعداد پزشکان موجود در کشور بههیچعنوان جوابگوی جمعیت ۸۴ میلیونی ایران نیست و این کمبود پزشک چه آسیبهایی را به مردم وارد میکند. همچنین اشاره شد با افزایش پزشک، چه فرصتهایی پیشروی کشور قرار دارد. با استناد بر موارد فوق افزایش تعداد پزشک در کشور امری واجب و عقلانی است. در همین راستا نیاز است تربیت پزشک در کشور افزایش پیدا کند. این رویکرد در بازه زمانی میانمدت (حداقل ۷ سال) پاسخگو است؛ اما راهکاری پایدار خواهد بود. بر همین اساس راهکارهایی برای حل این مساله ارائه میشود:
افزایش ظرفیت پذیرش در رشته پزشکی
ورودی نظام آموزش پزشکی کشور سالانه نزدیک به ۹ هزار نفر است و همانطور که اشاره شد، افزایش این میزان امری اجتنابناپذیر است.
مشکل توزیع است، نه تعداد
برخی معتقد هستند به تعداد کافی پزشک وجود دارد و مساله اصلی توزیع نامناسب پزشک در کشور است؛ بنابراین افزایش سرانه پزشک منجر به افزایش دسترسی در مناطق کمتربرخوردار نخواهد شد. اما مقایسه شاخص سرانه پزشک در ایران و سایر کشورها بهوضوح نشاندهنده کمبود شدید پزشک در ایران است. بهعبارتی اگر توزیع پزشکان در کشور بهصورت مطلوب هم انجام میگرفت، مساله کمبود پزشک باز هم پابرجا بود. نکته حائز اهمیت آنکه توزیع نامتوازن، معلول کمبود پزشک است نه علت آن. یعنی بهدلیل شکلگیری انحصار در ارائه خدمات درمانی، بخش زیادی از پزشکان و دندانپزشکان در شهرهای بزرگ از درآمد بسیار مطلوبی برخوردار هستند و انگیزهای برای اقامت در مناطق محروم هرچند با درآمد بیشتر ندارند. بسیاری از پزشکان پس از چند سال کار در مناطق محروم و پس از کسب سرمایه کافی به شهرهای بزرگ مهاجرت میکنند.
کمبود هیاتعلمی و زیرساختهای آموزشی
کشور بهشدت نیازمند افزایش ظرفیت تربیت پزشک است. نکته حائز اهمیت آنکه بیش از دو دهه با القای اشباع بازار از پزشک ظرفیت پذیرش این رشتهها بهشدت محدود شده است؛ بنابراین بحث نبود زیرساخت برای افزایش ظرفیت ثانویه است. زیرساخت اصلی آموزش پزشکی کلاس درس، هیاتعلمی و بیمارستان و کلینیک آموزشی است. هزینه ساخت و یا تأمین کلاس درس در برابر هزینههای دانشگاههای علوم پزشکی بسیار ناچیز است. همچنین وزارت علوم و دانشگاه آزاد دارای ظرفیتهای آموزشی هستند که میتوانند آن را به آموزش پزشکی اختصاص دهند. با توجه به اینکه دانشگاههای علوم پزشکی علاوهبر آموزش، نقش نظارتی و ارائه خدمات درمانی را برعهده دارند، بخش زیادی از ظرفیت هیاتعلمی به درآمدزایی و تصدی پستهای مدیریتی معطوف میشود. همچنین با توجه به اجرا نشدن قانون تماموقتی پزشکان، بخش زیادی از وقت هیاتعلمی در بخش خصوصی سپری میشود. پزشکان جوان زیادی انگیزه فعالیت بهعنوان هیاتعلمی و کار در بیمارستانهای دولتی دارند که در بخش دولتی جذب نشدهاند. بااینحال نسبت دانشجو به استاد هیاتعلمی در دوره پزشکی عمومی حدود ۵ دانشجو به ازای هر عضو هیاتعلمی است و این نسبت در مقطع تخصص طوری است که به ازای هر دانشجوی تخصص دو عضو هیاتعلمی وجود دارد. بهطور تقریبی ۳۰ درصد بیمارستانهای دولتی کارکرد آموزشی دارند؛ بنابراین بیمارستان برای استفاده در جهت آموزش دانشجوی پزشکی وجود دارد، اما از این ظرفیت بهدرستی استفاده نمیشود. ضمن اینکه بسیاری از بیمارستانهای نیروهای مسلح و سازمان تأمین اجتماعی قابلیت استفاده برای اهداف آموزشی را دارند. ذکر این نکته ضروری است که از ظرفیت همین تعداد بیمارستان آموزشی نیز بهدرستی استفاده نمیشود.
لازم به ذکر است افزایش پذیرش دانشجوی دوره دستیاری (تخصص) نیاز به هیچ زیرساخت جدیدی ندارد و با توجه به فشار کاری بیش از حد معمول در این دوره و انحصار شدید در پذیرش رشتههای تخصصی، افزایش ظرفیت پذیرش به افزایش کیفیت آموزش در این دوره منجر خواهد شد. همچنین به دانشگاه آزاد اسلامی با داشتن ظرفیت بیش از حد فعلی در توسعه آموزش پزشکی اجازه افزایش ظرفیت داده نمیشود. از طرفی دیگر «ادعای نبود زیرساخت برای افزایش ظرفیت رشتههای پزشکی درحالی مطرح میشود که پذیرش دانشجوی خارجی رشتههای پزشکی از سال ۱۳۹۲ تا ۱۳۹۵ چهار برابر شده است»